 まもりさん
まもりさん先生、体位変換のときに患者さんの仙骨のあたりが赤くなっていたんです。これって褥瘡でしょうか?それとも、ただの「赤み」でしょうか…?



いい気づきですね!実は、その「赤み」の見極めがとても大事なんです。できたての褥瘡は、見逃されやすいんですよ



え、見逃されやすいんですか?赤くなっていたらすぐ分かりそうなのに…



そうなんです。実は「赤み」にも種類があって、褥瘡の赤みと、そうでない赤みがあります。さらに、赤みだけでなく紫っぽい変色にも注意が必要です。今回は、できたての褥瘡を見逃さないためのポイントをお話ししましょう!
今回のテーマは「できたての褥瘡の見分け方と対応」です。
褥瘡は、深い褥瘡を発生してしまうと治療が長期化し、患者さんやご家族の負担が非常に大きくなります。だからこそ、「できたて」の段階で見つけて、早めに対応することがとても重要です。
今回は、1度褥瘡(持続する発赤)と深部組織損傷(DTI)という、できたての褥瘡として見つかりやすい2つの病態について、その見分け方と具体的な対応をお伝えします。
※今回のお話は褥瘡の診療ガイドラインや成書をもとに、在宅・施設で実践しやすい考え方をまとめたものです。あくまでも個人的な考えが含まれますのでご了承ください。最終判断は担当医・主治医とご確認ください。
前置き:1度褥瘡は「深い褥瘡の入り口」
「骨突出部が赤くなっているけど、潰瘍はないし、まだ軽いから大丈夫かな?」
そう思ったことはありませんか?
実は、1度褥瘡(持続する発赤)は、深い褥瘡へ進行する危険因子であることが研究で示されています。
長期療養施設の患者に発生した1度褥瘡31例を毎日観察したところ、約3分の1にあたる11例が深い褥瘡に進行したという報告もあります(Sato M, et al. Int Wound J. 2006;3(4):355-362.)。つまり、「まだ赤いだけ」でも、そのうち何割かは深い褥瘡になりうるのです。
1度褥瘡は「まだ軽い」ではなく、「深い褥瘡への入り口かもしれない」と考える
→早く見つけて素早く対応すれば、深い褥瘡への進行を防げる可能性がある



赤いだけだと思って様子を見ていたら、数日後に深い褥瘡になっていた…なんてこともあるんですね



そうなんです。だからこそ、「赤み」を見つけた時点で、それが褥瘡なのかどうかを見極めることが大切なんです。では、具体的な見分け方を見ていきましょう!
1 1度褥瘡とは
1度褥瘡とは、骨突出部に生じた「押しても消えない持続する赤み」のことです。皮膚の表面には傷(潰瘍)はありません。
※NPIAP(旧NPUAP)/EPUAP分類では、ステージ1は『損傷のない皮膚にみられる、押しても消えない発赤』に相当します。紫色・栗色の変色は1度褥瘡ではなく、DTIを疑う所見として扱います。
1度褥瘡を見逃さないために
・多くの時間をベッド上で過ごす患者さんは、おむつ交換の都度などに骨が突出して圧されやすい部位(仙骨、尾骨、踵、大転子、腸骨、踵)の皮膚をチェック(下イラストの赤丸)
※時間がないときは、仙骨・踵・大転子の3か所だけでも先に確認
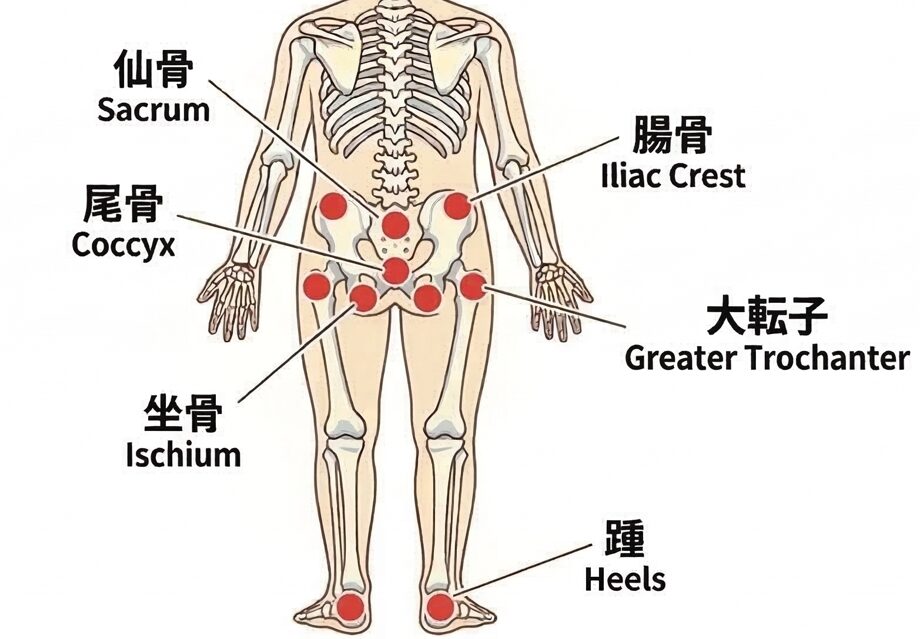

この赤みは、圧迫によるダメージで皮膚の血管や組織に傷みが生じていることを反映しています。見た目は軽そうでも、すでに組織の傷害が始まっているサインです。
1-1 1度褥瘡と反応性充血の違い
骨突出部に赤みがあっても、すべてが褥瘡とは限りません。ここで大切なのが、「反応性充血」との区別です。
反応性充血って聞きなれないと思いますが、身近なたとえでいうと、手を強く握って30秒ほど圧迫してから離すと赤くなりますよね。あれは一時的な「反応性充血」で、すぐに消えます。皮膚に圧迫が加わり血管が閉塞することで、それが解除されると血流を回復させようと一時的に血管が拡張することで生じる正常な反応です。つまり、反応性充血は褥瘡ではありません。
この二つを見分けることが非常に大切です。なぜなら、前述のとおり、1度褥瘡は「まだ軽い」ではなく、「深い褥瘡への入り口かもしれない」ため、早期の褥瘡対策見直しが必要なのです。
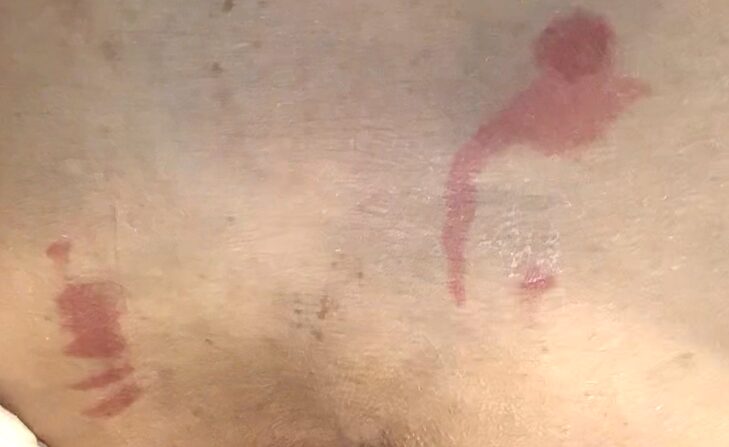

ただ、これらを見た目だけで見分けることは実は結構難しいです。
上の写真は左右に発赤がありますが、実は一方が1度褥瘡、もう一方は反応性充血です。結構似てますよね。
では、次に1度褥瘡と反応性充血の見分け方についてお話します。
とその前に、一つだけぜひ知っていてほしいポイントをお伝えします。
注意:反応性充血も「安心」ではありません
反応性充血は褥瘡ではありませんが、「褥瘡になりかけのサイン」である可能性があります。反応性充血がみられた部位は、次回の体位変換時にも赤みが出ていないか注意して観察しましょう。
※反応性充血が繰り返しみられる場合は、その部位の圧迫が強すぎる可能性があります。体位やクッションの位置を調整してみてください。
反応性充血だから安心…というわけでもないところに注意が必要です。
1-2 1度褥瘡と反応性充血の見分け方
では、見分ける方法を次にお示しします。
見分ける方法は大きく2つあります:「指押し法」と「ガラス板圧診法」です。どちらも『褥瘡予防・管理ガイドライン(第5版)』で推奨されています(推奨度C1)。具体的には以下のように行います。
指押し法:赤みのある部分を指でやさしく3秒ほど押して離します。押した瞬間に赤みが白く消え、離すと戻る場合は反応性充血。押しても赤みが消えない場合は1度褥瘡を疑います。
ガラス板圧診法:透明な定規やガラス板を赤みの上に押し当て、押しながら皮膚の色を見ます。押している最中に赤みが消えれば反応性充血、消えなければ1度褥瘡を疑います
※ガラスは割れることがあるため、現場では透明定規やアクリル板の方が扱いやすいです。角で皮膚をこすらないようにしましょう。
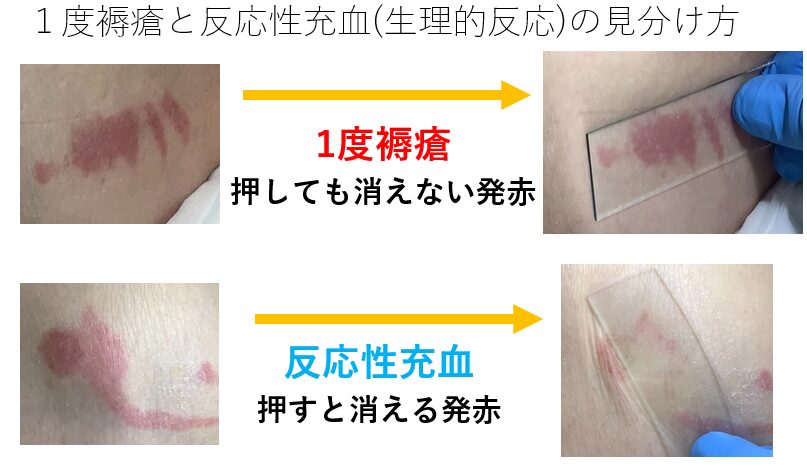

見分け方のおすすめは後者のガラス板法です(押しながら皮膚の色の変化を見ることができるので観察しやすいです)。
ガラス板なんて持ってない…という方も透明な定規を使えば代用できます。
1-3 1度褥瘡を見つけたときの対応
1度褥瘡は、適切に対応すれば改善が期待できる段階です。以下の対応をとりましょう。 体位変換の見直しポイントとして、以下を確認してみてください:
確認すべき4つのポイント
① 適切な体圧分散寝具の使用(詳しくはこちら)
寝返りを打てなければ適切なエアマット導入を積極的に検討
② (下肢(踵含む)の場合)血流の評価+下肢の下に入れるクッションの見直し
踵は臀部とは別の視点が必要です(詳細はこちら)
③体位変換の間隔の見直し
マットレスの種類ごとの目安や、エアマット使用時の考え方はテーマ⑤体位変換で詳しく解説しています。
赤みを見つけたら、今より間隔を短めにすることを検討(ただし、介護状況に応じ可能な限りで)
④ポジショニングの見直し(詳しくはこちら)
赤みのある部位に圧がかからない姿勢にする
例:仙骨に赤みがあれば、仰臥位を避けて左右30度側臥位中心にする



在宅だと、ご家族が夜中に何度も体位変換するのは難しいですよね…



おっしゃる通り、介護者の負担も考える必要があります。まずはエアマットレスの導入と赤みの部位が圧迫されない姿勢にすることを優先しましょう。適切なエアマットを使うと、介護者の負担を減らしながら除圧しやすくなります。
このようにして1度褥瘡の早期発見早期対策が、治りにくい深い褥瘡を作らないために重要です。
ただ、赤みだけに見えても、数日で水疱・皮膚のめくれ・紫色の変化が出て、深い褥瘡だと分かることがあります。さらに、急速に広がる赤みや強い痛み、発熱がある場合は感染の可能性もあるため、注意深く観察します。
そこで、在宅でも最低限行うべき、新たな褥瘡を発見した際に最低限対策すべきことをお伝えします。
在宅・独居で人手が少ないとき:最低限これだけは!
理想は頻回の体位変換+こまめな皮膚観察ですが、独居やご家族1人の介護では難しいこともあります。その場合は以下を優先しましょう:
① 適切なマットレスを使う
② 赤みのある部位に圧をかけない体位を就寝時にセットする
③ おむつ交換の際などに褥瘡の悪化がないか確認する
→赤みが広がる・色が濃くなる・紫っぽくなるなど変化あればすぐに主治医へ報告
④写真を撮る
2 深部組織損傷(DTI:Deep Tissue Injury)



先生、「赤み」は分かりました。でも、たまに紫色っぽくなっていることもあるんですが、あれは何でしょうか?



それは深部組織損傷(DTI)の可能性があります。これは1度褥瘡よりも重症度が高い可能性があるので、しっかり理解しておきましょう
2-1 深部組織損傷(DTI)とは
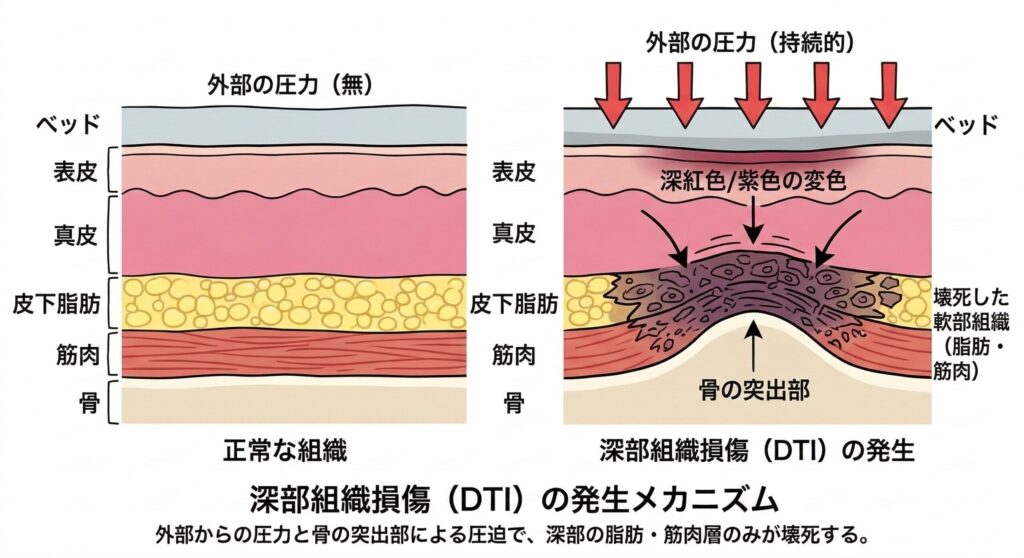
深部組織損傷(DTI:Deep Tissue Injury)とは、皮膚の表面は傷がないのに、皮膚の下の深い組織(皮下脂肪や筋肉)がすでに傷んでいる、または壊死に向かっている可能性がある状態です。
皮膚の表面は一見するとそこまでひどく見えません。しかし、その下ではすでに深い損傷が進行していることがあります。
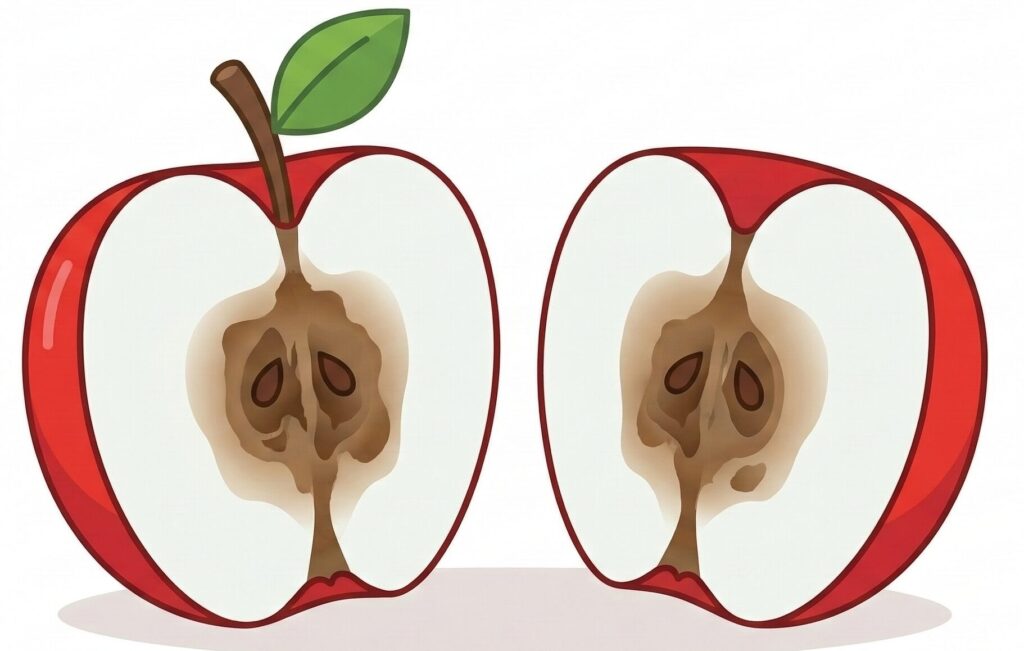
たとえるなら、りんごを切ったら、外側はきれいでも中身が茶色く傷んでいるようなDTIはまさにそんなイメージです。皮膚の「表面」は無傷に見えるのに、「中身」はすでにダメージを受けている状態です。

では、なぜ深い組織が先に傷むのでしょうか?
実は、筋肉は皮膚に比べて虚血(血流が途絶えること)に弱い組織です。しかも、骨のすぐ近くの組織(脂肪や筋肉)は、圧迫で強く押しつぶされやすく、変形も大きくなります。そのため、皮膚表面よりも先にダメージを受けることがあるのです。
そのため、長時間の圧迫では、皮膚表面よりも先に深部の脂肪~筋肉が壊死してしまうことがあります。

次にDTIの見分け方~実際のDTIの対処法についてお話しますが、その前に、知ってほしいことがあります。
DTIは、初日に見えている紫斑だけでは深さを判断しきれません。
数日遅れて表皮剥離や血疱が出たり、1〜2週間ほどかけて壊死がはっきりして、実際の損傷範囲が見えてくることがあります
→そのため、DTIを疑う所見を発見したら観察間隔を空けすぎず、こまめに(できれば1日1~2回)経過を見ることが大切です
2-2 できたての深部組織損傷(DTI)の見分け方
DTIを早期に見つけるためには、「赤み」だけでなく「紫色の変化」にも注目する必要があります。
※紫色だからすべてDTI、ではありません。骨突出部にあるか、長時間その部位が下になっていたか、圧迫のあとに出てきたかを一緒に確認します。ぶつけた覚えがある、足全体が冷たい、急に内出血が多発している場合は、DTI以外の原因も考えて主治医に伝えましょう。
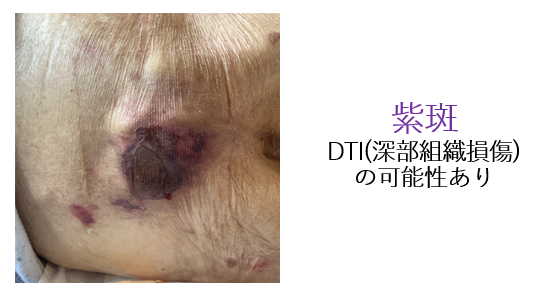

上記が紫斑の所見です。ただ、この写真は紫斑が少し時間経過し、皮膚の壊死も混ざっていると思われます(DTIによる皮膚の紫斑は時間経過で皮膚の壊死することは少なくありません)。
いずれにせよ、骨突出部に皮膚の紫~黒色変化をみとめたら、以下の4点をチェックしましょう。
DTIを疑う4つのサイン(目で見て・触ってチェック)
①色を見る
赤ではなく、紫色・暗赤色・栗色の変色はないか?
※高齢者では、元々の色素沈着と紛らわしいこともあるので、左右差を確認すると分かりやすいです。
②触ってみる
変色した部分を軽く指で触れて、周囲と比べて硬くないか?(硬結)
また、ぶよぶよと波打つような感触(波動)はないか?
③温度を感じる
手の甲を変色部とその周囲にそっと当てて、温度に差がないか?
(周囲より温かい、または冷たい場合はDTIの可能性)
④痛みを聞く
「ここ、痛くないですか?」と声をかける。
※ただし、高齢者は痛みを訴えないことがあるので、痛みがなくても上の3つが当てはまればDTIを疑う。
このチェックは、可能でしたら体位変換やおむつ交換のたびに行いましょう。時間がないときは、まず①色を見る だけでも十分です。紫っぽい変色に気づいたら、②〜④も確認してください
2-3 深部組織損傷(DTI)が疑われた際の対処法
DTIが疑われた場合は、1度褥瘡よりも緊急性が高いと考えて対応しましょう。
DTIが疑われたら、すぐにやること
①ただちに除圧する
紫斑のある部位に圧がかからないよう体位を調整
②写真を撮る(定規を添えて)
紫斑の範囲がわかるよう定規やメジャーを添えて撮影。日時も記録。
③速やかに主治医に報告する
「骨突出部に紫色の変色があり、触ると硬い(or温かい/冷たい)。DTIの可能性があると思います」と写真付きで報告する
DTIは、報告の優先度が高い所見。
④感染徴候がないか注意する
紫斑部の急速な拡大、強い痛み、熱感の増強、全身の発熱があれば、壊死性軟部組織感染症の可能性があり、緊急受診が必要です
こうなったらすぐに受診!
以下のうち1つでもあれば、速やかに主治医に連絡し、必要なら緊急受診を検討してください:
・紫斑~発赤が数時間~1日で急速に広がる(写真を比較)
・その部位やその周囲に強い痛みがある
・意識レベルの低下やバイタル異常(発熱・頻脈・血圧低下)がある
・紫斑部の急速な拡大に血疱(血液で満たされた水疱)や皮膚の黒色化が短時間で重なる
※これらは時に致死的となる壊死性軟部組織感染症のサインの可能性あり(壊死性軟部組織感染症の詳細はこちら)
DTI は、見つけた時点では「紫色の変色」だけのことが多いですが、時間の経過とともに深い褥瘡へと進展することがあります。また、一方でDTIの全てが深い褥瘡になるわけではなく、適切な除圧により組織損傷が消退する場合もあります。
いずれにせよ、DTIを見つけたら経過が読みにくいため、必ず主治医と情報共有して慎重に経過を追うことが大切です。
在宅・独居で人手が少ないとき:最低限これだけは!
① 紫斑のある部位に圧をかけない体位を最優先にする
② 朝・夕の2回、紫斑の範囲と色を確認する(スマホで撮影し比較すると変化が分かりやすい)
③ 紫斑が広がる・痛みが出る・熱が出る → 迷わず主治医に連絡
④ 主治医に連絡がつかない緊急時は、救急相談や救急車の利用も検討する



DTIは1度褥瘡よりもずっと怖いんですね…紫色の変色には今まであまり注意していなかったかもしれません



赤い発赤だけでなく、紫色の変色にも目を向けることが大切です。特にDTIは経過が読みにくいので、見つけたら早めに主治医と共有しましょう。「念のため報告」でいいんですよ
まとめ
まとめ
①体位変換やおむつ交換の都度(できる限り)、骨突出部の色をチェック(赤?紫?)
②赤みがあったら透明な定規などで押さえてみる。消えなければ写真を撮って主治医に報告
③紫色の変色は緊急度が高い。すぐに除圧+写真+主治医に報告



「赤い」と「紫」で対応の緊急度が違うこと、よく分かりました!明日から、体位変換のときに骨突出部の色だけでなく、触って硬さや温度もチェックしてみます



その意識が、患者さんを深い褥瘡から守る第一歩です。見つけたら写真を撮って報告。迷ったらまず相談。それだけで十分です。一緒に頑張りましょう!
※本記事の内容は、皮膚科専門医の臨床経験と褥瘡診療ガイドラインに基づく目安です。個々の患者さんの状態により異なる場合がありますので、最終的な判断は主治医にご確認ください。