 まもりさん
まもりさん先生、体位変換は介護者の負担が大きいですし、エアマットで褥瘡がある程度予防できるなら体位変換は必要ない気がするのですが…



確かにそう考えたくなりますよね…
でも、体位変換を行わないと問題になることがあるのです



問題ってなんですか?



では、体位変換がなぜ必要なのか、考えてみましょう!
今回は体位変換についてのお話です。
体位変換は実際行ってみるとわかりますが、大変な重労働です。
それを在宅で介護する方に、”床ずれ予防のために夜中も起きて体の向きを変えてください”、などとお話しすれば、多くの介護者は介護疲れを起こしてしまいます。在宅だけでなく、高齢者施設における介護士の負担の原因にもなっており、介護士不足を助長する恐れもあります。
以前の記事(褥瘡予防①と②)で、エアマットを導入すれば褥瘡のリスクを下げられることが多い、というお話をしました。
それなら体位変換は重労働ですし、行わなくてもよいのでは?と考えたくなります。
ただ、体位変換を全く行わないというのは、実は様々な問題を生じるリスクがあるのです。
今回は体位変換をなぜ行わないといけないのか、そして、体位変換の頻度について考えてみたいと思います。
※今回のお話しは褥瘡の診療ガイドラインや成書をもとに、在宅・施設で実践しやすい考え方をまとめたものです。あくまでも個人的な考えが含まれますのでご了承ください。最終判断は担当医・主治医とご確認ください。
目次
1 エアマットだけでなく体位変換が必要な理由
始めに、エアマットの使用に加え、体位変換が必要な理由は大きく2つあります。
1 臀部や踵部などの褥瘡発生リスクを減らせる
2 患者さんの不快感を減らせ、拘縮のリスク軽減にもつながる
このように、体位変換を行うことは様々なメリットがあるのです。 では、それぞれについてもう少し詳しくお話しします。
1-1 体位変換が必要な理由 その1 臀部や踵部の褥瘡予防
エアマットを使用することで褥瘡のリスクを下げられることが多いです。ただ、エアマットだけで褥瘡を完全に防げるわけではありません。
例えばやせていて骨突出の強い患者さんでは、エアマットを使用していても臀部に褥瘡が発生するリスクがあります。
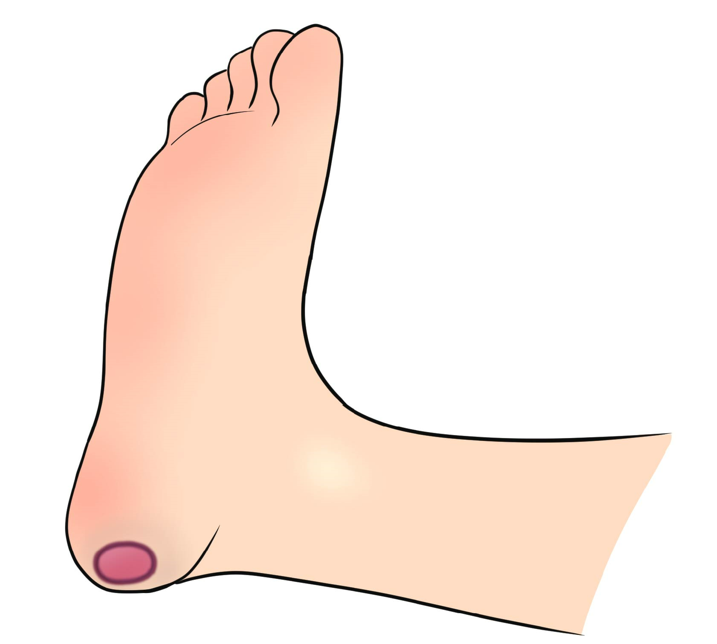

さらには、以前の記事(褥瘡予防③)でお話ししましたが、エアマットを使用していても踵部褥瘡のリスクがあります。
踵部褥瘡のリスク軽減のためにクッションを入れることを推奨しましたが、体位変換を行わないと下肢を動かせない患者さんはクッションによって同じところに持続的な圧迫が加わるため、特にクッションが固かったり、下肢の血流の悪い患者さんでは、下肢に褥瘡を生じるリスクがあります。
(※踵の下に入れるクッションは、手で押してすぐ底づきしない(指が沈み込む程度の)やわらかさがあるものを選びましょう。バスタオルを丸めただけのものは固くなりやすいので注意です。詳しくは褥瘡予防③の記事もご参照ください)
このような臀部や踵部の褥瘡予防のため、定期的に体位変換を行い、同じところに圧が持続しないように対策する必要があります。さらに、体位変換のたびに、踵の皮膚色変化(赤み・紫色の変化がないか)や水疱の有無などをさっと確認する習慣をつけると、早い段階で褥瘡発生に気づけます。
1-2 体位変換が必要な理由 その2 患者さんの不快感軽減~拘縮予防
体位変換が必要な理由、二つ目は患者さんの不快感軽減のためです。
寝返りをうてない患者さんの体位変換をおこなわないと、同じ部位が長時間圧迫されてしまうため、たとえ褥瘡は生じない程度の弱い圧迫であっても、患者さんの不快感が増してしまいます。

そして、同じ姿勢が長く続くと、拘縮(関節が固まって動かせなくなること)の一因になります。体位変換は、不快感を減らすことに加えて、関節が同じ向きで固まり続けないようにする助けにもなります(拘縮(関節が固まること)の予防について、詳しくはこちらをご覧ください)。
以上の理由などから、可能な限り体位変換を行う必要があります。
では、体位変換はどのように、どのくらいの頻度で行う必要があるのでしょうか?
2 体位変換を行う上で押さえるべきポイント
適切な体位変換を行う上で抑えるべき2つのポイントがありますのでそちらからお話しします。
体位変換で押さえるべきポイント
1 どのような寝姿勢を選び、ローテーションするか
2 どのくらいの間隔で体位変換するか
体位変換を行う際に、現在の姿勢から、次にどのような姿勢に変えれば、患者さんの不快感が軽減し、褥瘡のリスクも減らせるのか、知っている必要があります。
さらには、体位変換をどのくらいの頻度で行うか、これも大切なポイントです。褥瘡予防では体位変換は大切ですが、多ければ多いほどよいわけではありません。少なすぎると褥瘡のリスクが上がり、必要以上に頻回だと、痛みやずれ、睡眠の妨げ、介護者の負担につながることがあります。
では、体位変換はどのような寝姿勢をどのくらいの間隔で行うのが適切なのでしょうか?これら2つのポイントについてもう少し詳しく検討しましょう。
2-1 どのような寝姿勢を選び、ローテーションするか
どのような寝姿勢を選ぶか、そのポイントは、仰臥位を選択してよいか、ということだと思います。
仰臥位がすすめにくいケースとして、①仙骨部に褥瘡がある、②やせていて仙骨の骨突出が強い、③本人がつらい姿勢ではないか、などがあげられます。
それらを踏まえ、寝姿勢の選択とローテーション方法について一例をお示しします。
寝姿勢をローテーションする一例
①仰臥位が行えない場合:右30度側臥位→左30度側臥位→右30度側臥位…
②仰臥位が可能な場合:仰臥位→右30度側臥位→左30度側臥位→仰臥位…
上記の寝姿勢を体位変換の都度変えていく
※30度の目安:クッションやバスタオルを丸めたものを背中に入れて、体がほんの少し斜めになる程度です。背中とベッドの間にこぶし1〜2個分のすき間ができるくらいが目安です。


※30度は目安です。真横にしすぎず、骨の出っ張りに体重が集中しにくい“少し斜め”を意識します。
また、時に30度側臥位や仰臥位をとれない、など様々なケースがありますので、適宜アレンジしてみてください(例 右30度側臥位で痛みが強い場合:左30度側臥位+仰臥位中心)。
ポジショニングの詳細は以下のサイトをご参照ください↓
実はリスクだらけ…適切な寝姿勢+ポジショニング+ギャッチアップとは!?
2-2 どのくらいの間隔で体位変換するか

では、次に体位変換をどの程度の間隔で行えばよいのか、についてお話しします。私が医師になったころは体位変換は2時間おきというのが基本でした。しかし、これはとてつもなく重労働であり、医療従事者の腰痛など職業病の一因になっていたと思います。
最近では体圧分散寝具が進化していることもあり、体位変換の間隔もかなり緩和されてきました。
以下に2023年に策定された日本皮膚科学会の褥瘡診療ガイドラインが推奨する体位変換の間隔に対する内容を一部抜粋します。
粘弾性フォームマットレスを使用する場合には、体位変換間隔は4時間以内の間隔で行ってもよい
粘弾性フォームマットレスはウレタンフォームマットのカテゴリーの一つで、通常のウレタンより押すとゆっくり沈み、離すとゆっくり戻る特徴があります。身近なところではテンピュールの枕、体圧分散寝具ではホスピタマットレス®(ケープ)などが粘弾性フォームの製品です。手で押してみると手形がじわっと残って、ゆっくり消えていくあのタイプです。


しかし、肝心のエアマットについての記載はありません。
そこで、別のガイドラインをみてみましょう。褥瘡予防・管理ガイドライン 第4版では以下のように示されています。
体位変換の時間については、身体状況が許せば 2時間以内の体位変換が推奨されている。しかしながら…(中略)、様々なエアマットの登場によりそれらをひとくくりに評価できないこともあり、体位変換の時間に関する明確な答えは現在のところないと言わざるを得ないのが現状である。
つまり、エアマットを使う場合エアマットは性能差が大きいため、『一律に体位変換は○時間おき』と決めるのが難しい、ということです。
といわれても…困っちゃいますね。ですので、これはあくまでも個人的な考えになりますが、エアマット使用時の体位変換の間隔について記載します。
環境や状況に応じた体位変換の間隔(私見)
①高齢者施設など在宅以外の場合(スタッフが充足し体位変換をこまめに行える場合):(エアマットを入れていたとしても)4時間を超えない範囲で体位変換を行う
②在宅の場合(高齢者施設でもスタッフが充足せず体位変換をこまめに行えない場合):介護者の負担が増し過ぎない範囲で体位変換を行う(適切なエアマット導入が最優先)。例:介護士や看護師などが訪問した際、おむつ交換や食事前後などに体位変換を行う
③ ①②の間隔はあくまでも目安で、おむつ交換の際など骨の突出部に発赤(1度の褥瘡)や紫斑など新たな褥瘡を示唆する皮膚の変化がないかを確認し、異常があれば、①エアマット ②寝姿勢・ポジショニング ③体位変換の回数、の順に見直す(詳細はこちらで解説)
特に在宅においては一人で体位変換を行うのは大変な作業です。また、一人で体位変換を行うとずれを生じ、褥瘡リスクを高める恐れもあります。
そのため、在宅では、複数人いるときに体位変換を行う程度にせざるをえないケースも現実的に少なくありません。
その代わりに、患者さんに適したエアマットを選択することである程度褥瘡発生は防げることをこれはあくまでも個人的な経験上ではありますが実感しています。
適切なエアマットとして少なくともエアセルに10㎝以上の厚みがあるものをおすすめします(私見)が、その他全身状態やギャッチアップの有無などでも変わってきますので、詳細は以下の別サイトをご参照ください。
エアマットの選び方
さらに、体位変換の間隔を決めたとしても、それで本当に褥瘡予防として十分なのかを確認する作業が重要です。それが皮膚の観察になります。
下の写真のような骨突出部に1度の褥瘡を認めた場合、そのまま対策しないと、いずれさらに深い褥瘡を生じるリスクが高まると考えられています(Sato M, et al. Int Wound J. 2006;3(4):355-362.)。
ただ、発赤があっても1度の褥瘡とは限らないし、さらに怖い紫斑と見分けることも大切です。このあたりは以下のサイトを参考にしてください。
1度褥瘡と深部組織損傷(DTI)の見分け方と対応


まとめ
以上、体位変換についてお話ししてきました。 では、まとめます。
・体位変換は、褥瘡予防に加え、患者さんの不快感軽減や拘縮予防にも大切
・体位変換の頻度はウレタンマットでは4時間おきが推奨されているが、エアマットでは不定
・在宅では高性能のエアマットを選び、介護負担が増しすぎない程度で体位変換を行う
・皮膚の観察をおむつ交換の際など行い、皮膚に異常があれば適宜褥瘡予防法を見直す(見直す優先順位は、①エアマット ②寝姿勢・ポジショニング ③体位変換の回数)
体位変換は褥瘡予防だけでなく、患者さんの不快感の軽減や拘縮予防のためにも必要不可欠です。ただ、その頻度については体圧分散寝具の進歩などに伴い今後大きく変化する可能性があり、介護の現場で疲弊する介護士やご家族を多く見てきた私個人としても、患者さんにも介護者にも優しい時代になっていくことを願います。