 まもりさん
まもりさん先生、患者さんの足が曲がって固まってきました…
しかも痛がって、体位変換も難しくなってきて



足をほとんど動かせない患者さんの拘縮を十分に予防するのはとても難しいです
理学療法士に相談できるなら、まず相談しましょう!



ただ、訪問診療では理学療法士の十分な介入が難しいことありますよね…



そんな現状をふまえて今回のテーマを作ってみました!
今回の内容を実践できれば、理学療法士にすぐ相談できない場合でも、ある程度進行を遅らせることは可能です



なかなか拘縮対策を学ぶ機会は多くないので内容が楽しみです!
患者さんが麻痺などで関節を動かさなくなり同じ姿勢を続けていると、筋肉・腱・靭帯などが固くなってしまいます。
これを拘縮といいます。
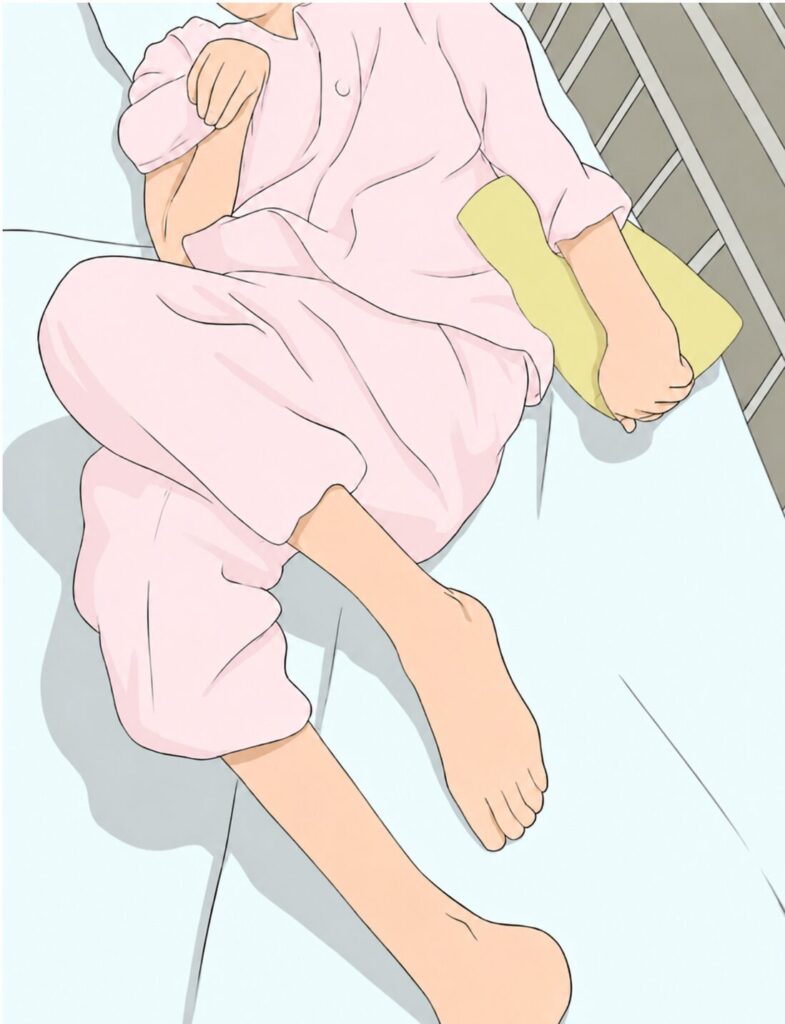

上のイラストは拘縮を生じた患者さんの一例です。
拘縮を生じると以下のように生活で様々な問題を生じてしまいます。
拘縮で何が困るのか?
・姿勢が不安定でポジショニングが難しくなる
・痛みが出る
・体の向きを変えづらい
・褥瘡リスクが増加
・オムツ交換が大変
・着替えがしにくい
実は拘縮を生じると困ることだらけ…生活がかなり大変になってしまうのです。
さらに、一度進行した拘縮は元に戻すのが難しいことが多いです。
だからこそ、早めの対策がものを言います。そのため、拘縮に気づいたら早めに理学療法士に相談してください。発症して間もない段階なら、多少なりとも改善余地があります。
"予防が最大の治療"――褥瘡と同様、拘縮にもぴったり当てはまる言葉です。
そこで、実際の拘縮予防法を以下に示します。
主な拘縮予防法
1、関節をやさしく動かす
2.適切なポジショニングと定期的な体位変換(ここが実はいちばん大事)
3.足首と踵(かかと)の保護
4.可能なら「立つ時間」をつくる
※全部はできなくてもOK。優先順位は、①適切なポジショニング(心地よい姿勢を整える)→ ②体位変換 → ③足首・踵の保護 → ④関節の曲げ伸ばし、の順です。まず①②を押さえるだけでも、拘縮の進行をかなり遅らせられます。
拘縮対策といえば1番目の「関節を動かす(他の人がゆっくり曲げ伸ばしする)」ことがまず思い浮かぶと思います。
しかし、研究の世界では臨床的に"有効かどうかは明らかではない”という結論があります(J Physiother. 2017 Apr;63(2):67-75)。
※関節の曲げ伸ばしが必要ない、と言っているわけではありません。研究では"これだけで拘縮を止められる"とまでは証明されていない、ということです。
さらに、拘縮の多くは関節を曲げてしまう屈曲拘縮になることが多いため、いわゆる「ストレッチ(伸ばしっぱなし)」の有効性についても検証されていますが、こちらも拘縮予防としては効果が小さい/不確実という報告もあります(※Harvey LA, et al. Cochrane Database Syst Rev. 2017.)。
このように在宅での拘縮対策は一筋縄にはいきません。
やはり、寝たきりでほとんど関節を動かさない患者さんが、1日のうち数十分関節を動かすだけでは、拘縮の進行を止めにくいのかもしれません。
ただ、逆に言えば残りの約23時間をいかに拘縮が進行しにくくなる対策を行えるか、が大切になると考えます。
では、これらをふまえ、ここからはそれぞれの拘縮予防法の実践についてお話しますが、これらすべてを実践するのはかなり厳しいです。実際にどのように拘縮予防を生活に落とし込んでいけばよいか、始めにお伝えします。
※今回はほぼ寝たきりのベッド上で過ごす患者さんの拘縮対策にフォーカスしてお話しします。
※皮膚科医にとって拘縮は専門外の領域です。今回のお話は学会・医学書と、実際の医療現場での試行錯誤をもとにしています。あくまで"エビデンス+臨床経験"に基づく個人的な考えも含まれますので、実際の現場では可能であれば理学療法士の方々にもご相談ください。
目次
拘縮の対策法 その1 関節の曲げ伸ばし
対策法の一つ目は関節の曲げ伸ばしです。
あれっ、関節の曲げ伸ばしは効果がはっきりしないと冒頭に書いてあったけど??と思われるかもしれません。
確かに、短時間の関節の曲げ伸ばしを1日数回行う程度では効果が不十分な可能性があると考えられてはいますが、それでもやった方が多少なりとも進行を遅らせたという報告もあります(Spinal Cord volume 47, pages62–66 (2009))。そのため、介護の負担が大きくなりすぎない程度で行い、後で説明します、ポジショニングなどそれ以外の対策に重点を置くのが現実的かと思います。
さらに関節といっても数多くの関節がありどの関節を優先的に曲げ伸ばしすればよいの?という声もあると思いますので、以下に優先順位をお示しします。
関節曲げ伸ばしの優先順位
1 足関節
2 膝関節、股関節
3 肩、肘、手関節
まずは立位に欠かせない足関節~股関節から優先するのが基本となります。そこで、次に股関節、膝関節、足関節における実際の曲げ伸ばしの方法についてみてみましょう。
1-1 膝関節と股関節の曲げ伸ばしの方法
では、実際の曲げ伸ばしをどのようにして行うのかみてみましょう
以下に、杏林大学が監修した下肢の拘縮予防訓練法について、動画が非常にわかりやすいのでお示しします。
このように、股関節・膝関節をゆっくり曲げ伸ばしを行い、痛みの出ない範囲で、股関節と膝関節を10秒かけて曲げることで、拘縮を予防していきます。
※ただ、安全性確実性の面からもご家族・介護職の方が行う場合は、最初に理学療法士からやり方を教わってからが安心です。
回数は左右5回×1日2〜3セットが目安です。皆さんが行うストレッチと同じで、朝・昼・夕方など時間を分けて行うとより効果的です。
ただ、「毎日3セットもできない…」ケースも少なくないと思います。そんな場合はできる限りでよいです。ゼロより1回が勝ちます。
さらに、曲げ伸ばしをしてくれる人がいないときは、後ほどお話する”拘縮の対策法 その2 適切なポジショニングと定期的な体位変換”に集中しましょう。クッションで楽な姿勢を保つことだけでも拘縮の進行を遅らせられます。
また、訪問看護や訪問リハが来たときだけでも関節の曲げ伸ばしを行うことも要検討です。
この"ちょっとの曲げ伸ばし"の積み重ねが、あとあと大きな違いになります。
1-2 足関節の曲げ伸ばしの方法
次に足関節の曲げ伸ばしです。
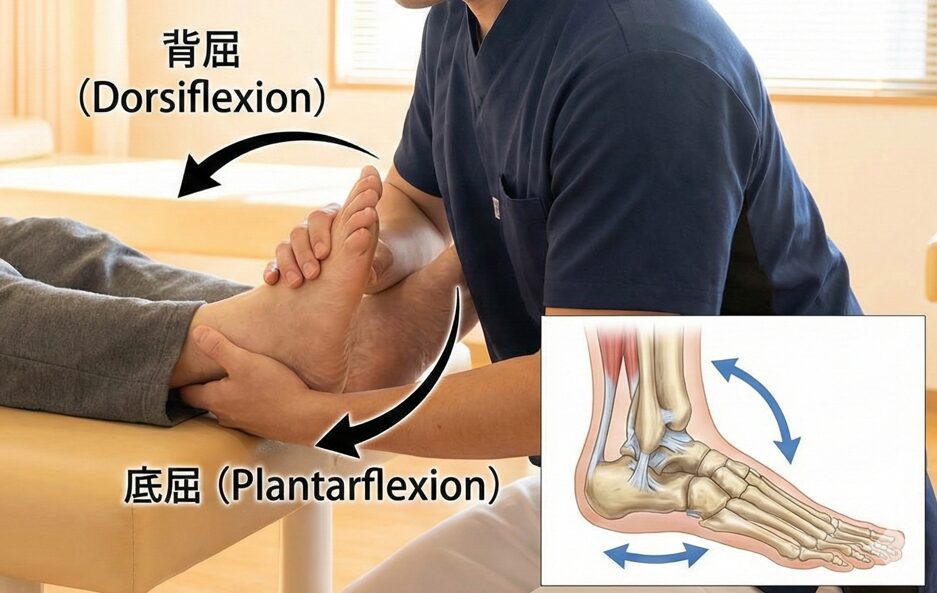

1 基本は仰向けで膝を伸ばした状態で行います。
2 片手で踵を包み、もう一方の手で前足部(足の甲側)を支えます。
3 上の写真では右手で足関節を背屈(天井に向かう方向)に曲げ10秒キープ、これを5回繰り返します。
4 さらに底屈(床の方向)にゆっくり戻します(強く押し込まない)
1-3 他動的関節可動域訓練(PROM)の注意点

PROMは拘縮予防として有効な方法ですが、いくつかの注意点があります。
PROMの注意点
・痛みがある/腫れがある/術後は、やり方が変わる(まずリハ職へ)
・痛みが出る動きはやらない(表情・防御反応で察知)
・人工骨頭(股関節)などは脱臼リスクあり → 不明なら実施しない
・骨粗鬆症が重度の場合、無理な力で骨折のリスク → 力加減に不安があれば理学療法士へ
特に3つ目の人工骨頭の治療歴は要注意ですので、行う前に手術歴がないかを確認しましょう。
股関節の手術歴がなく、上記の注意点にも当てはまらなければ、必ずしも医療従事者でなくても行えます。ただ、慣れないうちは理学療法士に十分なレクチャーを受けてから開始すると安心だと思います。
ぜひ、積極的に導入していただき、拘縮対策していきましょう!
拘縮の対策法 その2 適切なポジショニング
実際、長期臥床の患者さんは関節を「動かす時間」よりも「動かさない時間」のほうが圧倒的に長いです。
そのため、前述の関節の曲げ伸ばし以上に、1日の大半を占めるこのポジショニングと体位変換が拘縮対策として最も大切と考えられます。
そして、同じ姿勢が長時間続くと、筋肉は縮むほうへ進み、関節は「その角度が普通」と学習することで拘縮が進行します。
だらかこそ
・体の向きをときどき変える
・ねじれた姿勢を長時間続けない
・楽な姿勢を保てるようクッションを使う、これらがとても重要です。
そして、これらは拘縮予防だけでなく、褥瘡予防にもなり一石二鳥です!
2-1 適切なポジショニング

はじめに押さえておくポイントは“姿勢”です。
特に拘縮を生じやすい患者さんは、自身での体動が難しいことが多いですので、心地よい姿勢(適切なポジショニング)を維持してあげることがとても大切です。
ポジショニングのくわしいポイントは、”テーマ④寝姿勢+ポジショニングについて学ぼう!”で解説していますが、ここでは特に拘縮予防の観点からポジショニングのポイントをお示しします。
拘縮対策としてのポジショニングのポイント
①良肢位を意識する(特に30度側臥位では上半身と下半身のねじれに注意)
※良肢位についてはこのあと解説
②良肢位は大切だが膝が曲がりっぱなしだと、そのまま拘縮する恐れがあるため、定期的に膝を伸ばす(1日1時間でも)
②足首がつま先下がりのまま固まらないよう注意する(詳細は後述)
③股関節の外旋(がに股)も要注意(詳細はテーマ③踵褥瘡対策ご参照)
④特に30度側臥位ではねじれに注意
では、次にそれぞれについて深堀していきましょう。
2-2 良肢位による股関節と膝関節の拘縮対策
始めに”良肢位って??”というお話から入ります。
良肢位とは、一言で言えば「患者さんの不自由が少ない楽な姿勢」、です。
下図のような角度に関節が保持されると関節の負担が少なくリラックスできると考えられています。
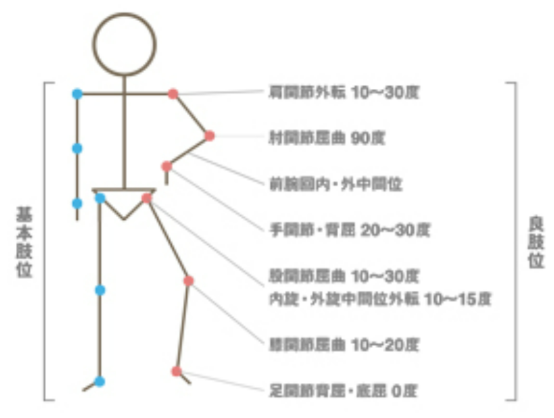

では、上のイラストの中で、今回の下肢のクッションを入れることに特に関係する股関節・膝関節に注目します。股関節を10度、膝関節を20度くらい曲げた状態が良肢位になります(もちろん個人差はありますので、角度は個別調整が前提です。目安は“膝が曲がりすぎず、踵がマットから少し浮く、圧が一点に集中しない、ことが大切です。可能なら専門職に相談しましょう)。
では、下肢にクッションを入れた際に股関節と膝関節がおおよそ股関節を10度、膝関節を20度くらいになっているのをどのように確認すればよいでしょうか?
その一つの方法を下の写真に示します。
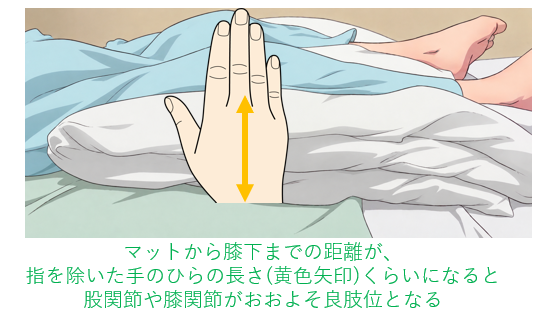

その目安はマットから膝下までの距離が指を除いた手のひらの幅くらいになると、股関節と膝関節はおおむね良肢位になることが多いと考えられます。このようなクッションを作るとなるとかなりのボリュームが必要です。そのため、福祉用具でレンタルできるクッションをいくつか重ねる、ご家庭の冬用の綿の掛け布団を折り曲げるなどして、ボリュームのあるクッションを作成することを提案してします(詳細はテーマ③踵の褥瘡予防)。
ただ、このような良肢位の対策だけだと、次にお話します①股と膝関節の拘縮、②尖足、という2つの問題を生じる恐れがあります。
2-3 下肢の下にクッションを入れるだけの対応で生じる問題 その1
股と膝関節の拘縮
まず、一つ目の問題、それは、「良肢位でもその姿勢を長時間継続すれば拘縮のリスクがある」、ということです。
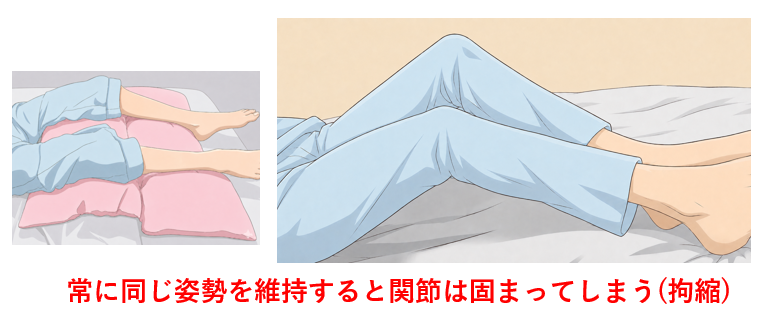

右イラストのように股関節や膝関節が曲がった状態で拘縮すると、患者さん姿勢が辛いですし、下肢が浮いて踵に下肢の体重が集中しやすくなり、踵褥瘡や拘縮悪化のリスクが高まってしまいます。
2-4 下肢の下にクッションを入れるだけの対応で生じる問題 その2
尖足
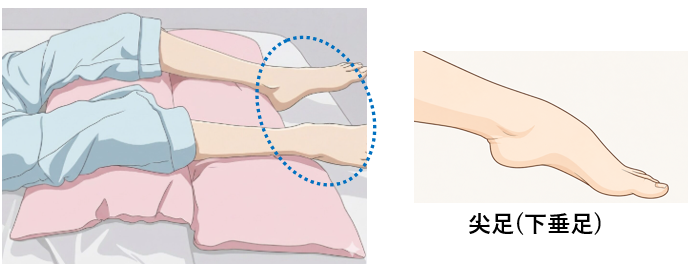

上記イラストのように下肢の下にクッションを入れるだけだと、重力で足首は下に垂れ下がり、その姿勢が続けば関節は固まってしまいます(上イラスト青破線)。これを尖足といいます。
尖足になると、立つ/移る/靴を履く…全てが難しくなります。
そのため、特に今後自立での立位や歩行などを見据えている場合は、この尖足対策が非常に大切になります。
このように、踵褥瘡予防としてクッションを入れることで、今度は足の関節が拘縮するリスクを生じてしまうのです。
では、次に、クッションを入れることによる拘縮のリスクをいかに回避しつつ、踵褥瘡予防を行えばよいのか、しかも、在宅においてはご家族などの負担は最小限に対策を行う必要がありますので、それらを踏まえた対策方法を考えてみたいと思います。
2-1-3 無理をしない股関節・膝関節・足関節の拘縮対策
まずは、尖足の対策からです。
足が垂れ下がらないようにする方法はいくつかありますが、最も手軽にできる方法をご紹介します。
それは、下肢の下にクッションを入れ踵褥瘡予防をする際は、足とフットボードの間のすき間を埋め、足底全体が触れるくらい大きいクッションを入れる、という方法です。
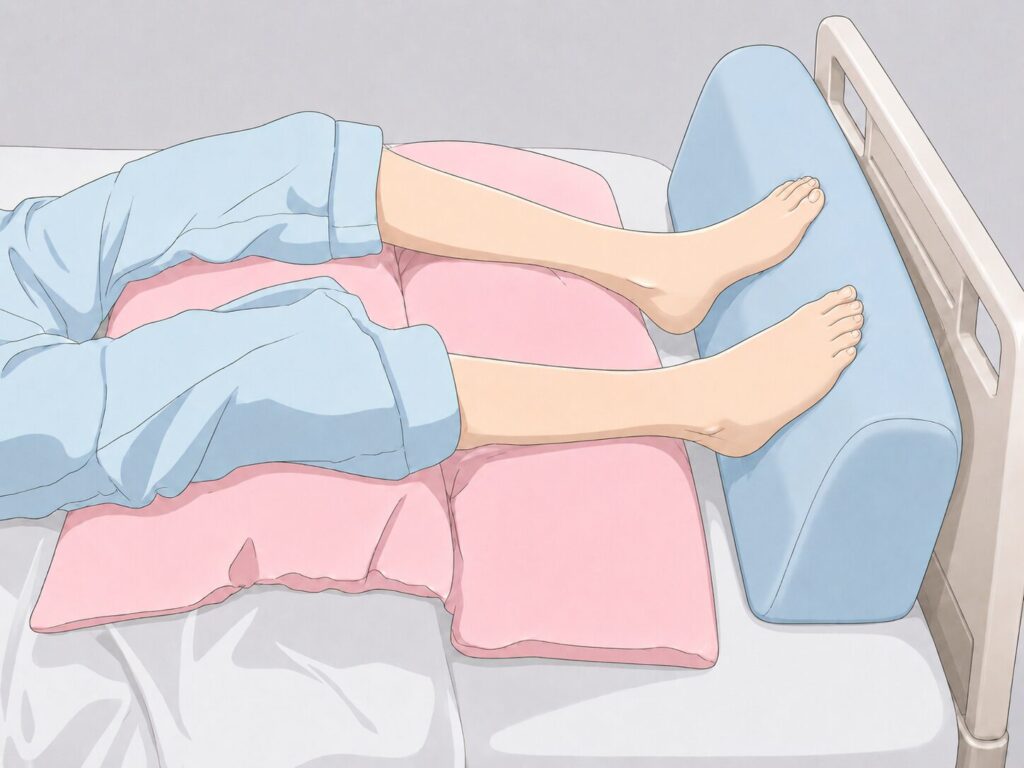

イラストにすると上のようになります。よく足底にぐるぐる巻きのタオルを入れたりするのを見ますがそれでは、すぐにタオルがどこかい行ってしまいます。
このようにフットボードと足の間を埋めればずれることはありません。大き目のクッションがあればよいですが、なければ夏用の掛け布団などを折り畳んで入れたりすることもおすすめです。
ただ、この対策もやはり、その姿勢を維持すれば足関節が曲がったまま拘縮する恐れがあります。
では、股関節と膝関節含めどのように対策すればよいでしょうか?
それは、1日1回以上、30分〜1時間(可能なら30分を2回)を目安に、定期的に関節を伸ばすということです。
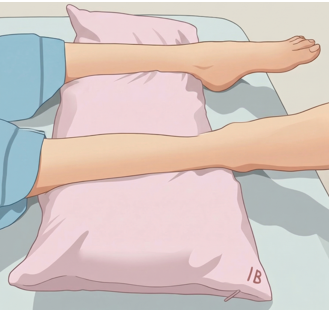

上記のイラストのようになります。
このように厚みの少なく横長のクッションをふくらはぎの下のみに入れることで、踵を浮かせつつ股関節・膝関節・足関節を伸ばすことができます。
このように、良肢位を基本としつつも、定期的に関節を伸ばす時間をとることで拘縮の進行を最小限にしていくことも検討しましょう。
※ただ、これだけで拘縮の十分に対策できることばかりではありませんので、始めにお話したような関節の曲げ伸ばしも余力があるようなら行えるとさらに拘縮が防げると思います。
ただ、中には関節を伸ばすことが制限されていることもありますので、以下の点に注意しましょう。
・すでに膝が強く曲がって固まっている場合: 無理に伸ばすと痛みや損傷のリスクがあります。どこまで伸ばしてよいかは理学療法士に確認してください
・人工膝関節の術後: 伸展制限の指示が出ていることがあるため、手術歴がないか必ず確認
・下肢の深部静脈血栓(DVT)のリスクが高い場合: 膝裏にクッションを強く押し当てると血流が妨げられることがあります。
股関節の外旋(がに股)があるかを確認し、あれば対策
次に、股関節の外旋拘縮の対策についてです。股関節の外旋とは、いわゆる"がに股”のことです。
がに股で拘縮すると厄介でふくらはぎの外側の腓骨部の褥瘡リスクが高まってしまうのです(詳細はテーマ③踵褥瘡対策ご参照)。
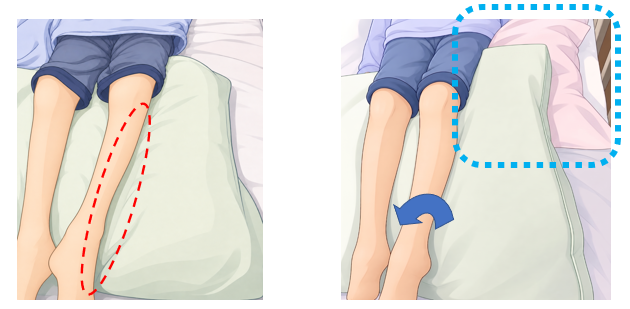

まず、股関節が外旋しているかの評価方法ですが、上図左イラストの左足に注目してください。足先が外側を向いていたら、股関節外旋の可能性を考えます。
対策としては、下肢の下に入れたクッション(緑色)のさらに下に、膝~臀部ほどの大きさのクッション(or 枕)を入れる(青破線)ことで下腿部が内側を向き腓骨部の圧迫を回避しやすくなります。圧迫されていないかは実際に腓骨部を触れて確認するのが無難です。
30度側臥位におけるねじれ対策
褥瘡の最大の好発部位は仙骨であり、そのリスクを回避するため、30度側臥位は重要なポジショニングになります。
ただ、この30度側臥位は、ねじれという問題をはらんでいます(詳細はテーマ④ポジショニングご参照)。ここでは簡単に説明します。


上のイラストのように30度側臥位になるよう背中だけクッションを入れると、下半身は90度回転してしまうことがあります。上半身と下半身の角度が異なる”ねじれ”を生じてしまうのです。
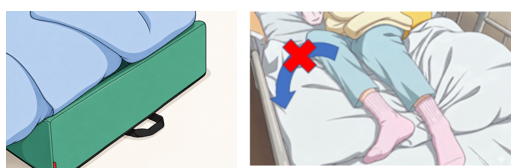

対策として、下肢に入れるクッションを、下肢全体に接し、横幅も十分にあるようなボリュームのあるクッションを使用することで、大きなクッションが下半身を真横にするのを妨げるためねじれにくくなります(適したクッションの使用法についてはテーマ③踵褥瘡対策をご参照ください)。
拘縮の対策法 その3 適切なポジショニング

体位変換は、褥瘡だけでなく拘縮にも有効です。
ただし在宅ではマンパワーが限られるので、特に介護者の負担が増しすぎない程度で行うことが大切です。
体位変換の詳細については、テーマ⑤体位変換をご参照ください。
ここでは、かいつまんだポイントをお示しします。
環境や状況に応じた体位変換の間隔の目安(私見)
①高齢者施設など在宅以外の場合(スタッフが充足し体位変換をこまめに行える場合):(エアマットを入れていたとしても)4時間を超えない範囲で行う
②在宅の場合(高齢者施設でもスタッフが充足せず体位変換をこまめに行えない場合):介護者の負担が増し過ぎない範囲で行う。
例:介護士や看護師などが訪問した際、おむつ交換や食事前後など
③ ①②の間隔はあくまでも目安で、おむつ交換の際など骨の突出部に発赤(1度の褥瘡)や紫斑など新たな褥瘡を示唆する皮膚の変化がないかを確認し、異常があれば、①エアマット ②寝姿勢・ポジショニング ③体位変換の回数、を見直す
このように“理想の頻度”より“続く仕組み”が最優先です。
まとめ
以上、拘縮予防についてお話ししてきました。では、最後にまとめです。
拘縮予防のまとめ
① 関節を定期的にやさしく動かす(痛みのない程度)
② 心地よい姿勢を維持(ポジショニング+体位変換)
③ 下肢の関節は踵褥瘡予防のため基本曲げているため、定期的に伸ばす
在宅の拘縮対策は、どうしても煩雑になります。
だからこそ、100点満点を目指すより「無理しすぎない程度にコツコツ続ける」ことを目指しましょう。
そして、これらの対策を行っても拘縮が急に進んできた、痛みで体位変換ができなくなった、関節が以前より明らかに硬くなった、などの症状がみられましたら、理学療法士に相談することを検討しましょう。